زراعة قلب خنزير هكذا تمت أول عملية زراعة قلب خنزير بجسد إنسان
-

Télé Maroc
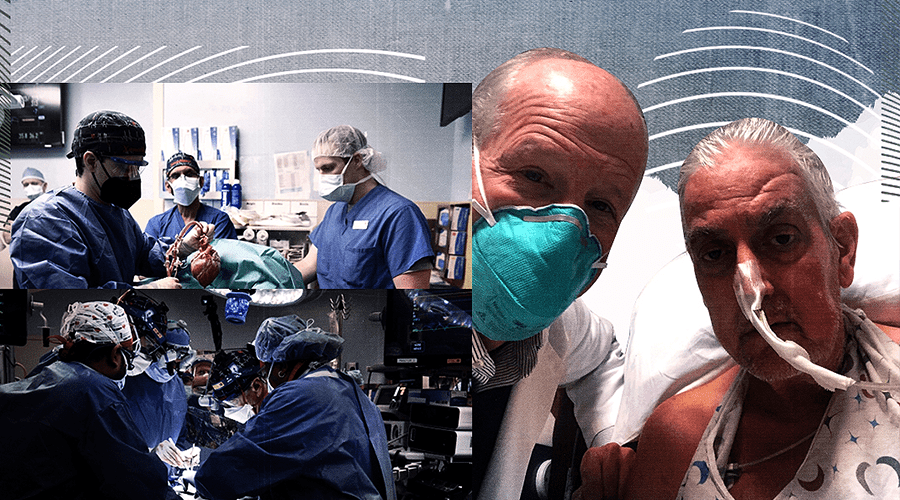
نشرت في : 22/01/2022في سابقة من نوعها، أعلنت كلية الطب بجامعة ميريلاند نجاح عملية الزرع للرجل الذي يعاني من مرض قلبي عضال من مدينة بالتيمور بولاية ميريلاند في العاشر من الشهر الجاري، وقالت إن «عملية زرع العضو أثبتت للمرة الأولى إمكانية عمل قلب حيوان معدل وراثيا مثل قلب الإنسان دون أن يرفضه الجسم بشكل فوري».
وأكد المستشفى الذي شهد العملية أن المريض، المقيم بولاية ميريلاند، في حالة جيدة بعد مرور ثلاثة أيام على العملية الجراحية (7يناير الجاري)، وأنه سيوضع تحت الملاحظة خلال الأسابيع القليلة المقبلة لتحديد ما إذا كانت عملية الزرع أنقذت حياته.
وكان المريض ديفيد بينيت (57 عاما) قد اعتُبر غير مؤهل لعملية زرع قلب بشري. وقال بينيت عشية العملية «إما أن أموت أو أن أجري عملية الزرع هذه. أريد أن أعيش... إنها خياري الأخير».
وعليه منحت إدارة الغذاء والدواء تصريحاً طارئاً لإجراء هذه الجراحة ليلة رأس السنة، كخطوة أخيرة لمريض لم يكن مؤهلاً لعملية الزرع التقليدية.
وقد قادت أبحاث عالم أمريكي من أصل باكستاني يدعى الدكتور محيي الدين، إلى نجاح تلك العملية الاستثنائية، وفق مقطع مصور نشرته الجامعة. فيما أجرى الجراحة، التي استندت إلى محيي الدين، أستاذ الجراحة في كلية الطب بجامعة ميريلاند، فريق من الأطباء برئاسة بارتلي غريفيث، واستغرقت 9 ساعات كاملة.
وقال بارتلي جريفيث الذي أجرى العملية إن «هذه عملية جراحية رائدة وتقربنا خطوة من حل أزمة نقص الأعضاء».
مؤهلات عاليةيعد محيي الدين الذي وصف بالخارق أو البطل، أحد أبرز الخبراء في العالم في زراعة الأعضاء الحيوانية في جسم الإنسان، والتي يطلق عليها xenotransplantation، وفق موقع جامعة ميريلاند.
كما أسس برنامجا خاصا في الجامعة لإجراء عمليات قلب بهذه الطريقة بالتعاون مع الدكتور بارتلي غريفيث، الذي أجرى عملية الزرع الأخيرة.
وفي تسجيل نشرته الجامعة، قال الباحث إنه «يشعر بحماس كبير لأن العملية جرت بصورة جيدة جداً، تجاوزت التوقعات».
وأضاف: «لم نر أي علامة على الرفض لهذا العضو.. هذه العملية غيرت قواعد اللعبة، وأعطت أملا لعشرات آلاف الأشخاص».
وتابع: «هذا تتويج لسنوات من البحث شديد التعقيد لتشجيع هذه التقنية في الحيوانات مع فترات البقاء على قيد الحياة التي تجاوزت تسعة أشهر. استخدمت إدارة الغذاء والدواء الأمريكية بياناتنا عن الخنزير التجريبي للسماح بعملية الزرع في مريض القلب في المرحلة النهائية. الذي لم يكن لديه خيارات علاج أخرى».
ويشار إلى أن محيي الدين حصل على درجة البكالوريوس في الطب والجراحة من كلية داو الطبية في كراتشي بباكستان عام 1991، وبعد الانتهاء من تدريبه الجراحي في المستشفى المدني هناك، انتقل إلى الولايات المتحدة.
كما حصل في تسعينيات القرن الماضي وبداية الألفية على زمالات جامعات ومراكز أمريكية مرموقة، من بينها زمالة بيولوجيا زرع الأعضاء وعلم المناعة في قسم جراحة القلب والصدر بالمركز الطبي بجامعة بنسلفانيا، وزمالة جراحة زرع الأعضاء في كلية الطب بجامعة أليغيني في بنسلفانيا، وزمالة زرع نخاع العظام بجامعة أليغيني وزرع الخلايا الجزيرية بجامعة بنسلفانيا.
ومنذ سنوات، انصب اهتمامه على فهم دور الخلايا الليمفاوية «B» في عمليات زرع الأعضاء، خصوصا في ما يتعلق برفص الجسم أعضاء من غير جنس المستقبل لها (xenograft) وقدرة المريض على تحمل الزرع، ومسألة تعديل المناعة. و تستخدم أبحاثه في مجال كبت المناعة لمساعدة الجسم على استقبال عضو جديد على نطاق واسع في جميع أنحاء مجال زرع الأعضاء الحيوانية.
زراعة كلية ناجحةسبقت هذه العملية عملية جراحية أخرى، بحيث قام جراحون أمريكيون من خلالها باختبار زرع كلية خنزير في مريضة من البشر، والتي يمكن اعتبارها بمثابة نقلة تاريخية في علم الطب أيضا.
وقد تضمنت الجراحة التي أجريت في أكتوبر من السنة الماضية في مركز لانغون الطبي التابع لجامعة نيويورك استخدام خنزير تم تعديل جيناته بحيث لم تعد أنسجته تحتوي على جزيء معروف بأنه سيؤدي في الأغلب لرفض الجسم للعضو المزروع على الفور.
وقال روبرت مونتغومري، الجراح المسؤول عن الزراعة والذي قاد الدراسة، إن نتائج اختبار وظائف الكلي المزروعة «بدت طبيعية إلى حد كبير». وأضاف أن الكلية أدرت «كمية البول التي يمكن أن تتوقعها» من كلية بشرية مزروعة، ولم يكن هناك دليل على الرفض القوي المبكر الذي نراه عند زرع كلى خنازير غير معدلة في كائنات رئيسية غير بشرية. وأضاف مونتغومري أن مستوى الكرياتينين غير الطبيعي لدى المتلقية، وهو مؤشر على ضعف وظائف الكلي، عاد إلى طبيعته بعد عملية الزرع.
وقال الباحثون في المركز الطبي التابع لجامعة نيويورك إن متلقية الكلية مريضة متوفاة دماغيا ظهرت عليها علامات ضعف في وظائف الكلى ووافقت أسرتها على التجربة قبل أن يتم رفعها من على أجهزة الإبقاء على قيد الحياة. وعلى مدار ثلاثة أيام، تم ربط الكلية الجديدة بالأوعية الدموية للمريضة وتم الحفاظ عليها خارج جسدها، مما أتاح للباحثين التعامل معها مباشرة.
تعديلات وراثيةخضع الخنزير الذي استُخرج منه القلب إلى تعديل وراثي للتوقف عن إفراز نوع من السكر موجود عموما في كل خلايا الخنازير ويؤدي إلى رفض فوري للعضو.
وأجرت هذا التعديل الوراثي شركة «ريفيفيكور» التي قدمت أيضا كلية خنزير نجح جراحون بشبكه مع أوعية دموية لمريض في حالة موت دماغي في نيويورك في أكتوبر.
وقد شملت عملية التعديل الجيني إخراج ثلاثة جينات يمكن أن تؤدي إلى استجابة سلبية للجهاز المناعي لدى المريض، كما تمت إضافة ستة جينات بشرية للمساعدة في قبول جسد المريض البشري للقلب الجديد.
وكذلك تم تعطيل جين آخر في الخنزير حتى لا ينمو القلب بشكل كبير، كما استخدم الأطباء أدوية لقمع جهاز المناعة لدى المريض.
ووفقاً لما ورد في موقعLive Science ، فقد ابتكر الطبيب الباكستاني محمد محيي الدين، طريقة التعديل الوراثي تلك، ويعتقد محيي الدين أن هذه الطريقة ستقلل رفض الجهاز المناعي في جسم المريض للعضو المزروع.
وقال الدكتور محمد محيي الدين، المدير العلمي لبرنامج زرع الأعضاء من حيوان إلى إنسان في جامعة ميريلاند، لوكالة أسوشيتد برس: «إذا نجحت هذه العملية، فسيكون هناك إمداد غير محدود من الأعضاء للمرضى الذين يعانون».
وحُفظ قلب الخنزير المستخدم في عملية الزرع في آلة قبل العملية، واستخدم الفريق أيضا دواء تجريبيا جديدا من تصنيع شركة «كينيكسا فارماسوتيكلز»، إضافة إلى الأدوية الاعتيادية لمنع رفض الجسم للعضو المزروع من خلال تعطيل وظائف جهاز المناعة التي تؤدي عادة إلى رفض الزرع.
أعضاء الحيوان والإنسانولأعضاء الحيوانات تاريخ طويل مع الإنسان؛ حيث تعود جهود استخدام دم وجلد الحيوانات في البشر إلى مئات السنين.
في الستينيات، تم زرع كلى الشمبانزي في عدد قليل من المرضى من البشر، مات معظمهم بعد ذلك بوقت قصير، إذ كانت أطول مدة عاشها مريض كانت 9 أشهر. فيما في عام 1983، تم زرع قلب قرد في طفلة رضيعة تعرف باسم بيبي فاي، لكنها ماتت بعد 20 يوما.
في المقابل تتمتع الخنازير بمزايا كبيرة للحصول على الأعضاء، فهي أسهل في التربية والوصول إلى النضج بشكل أسرع وتحقيق حجم أعضاء الإنسان البالغ في 6 أشهر.
والآن تُزرع صمامات قلب الخنزير بشكل روتيني في البشر، كما تلقى بعض مرضى السكري خلايا بنكرياس الخنازير، واُستخدام أيضًا جلد الخنزير مثل ترقيع مؤقت لمرضى الحروق.
إلى جانب ذلك، أدى الجمع بين تقنيتين جديدتين، تحرير الجينات والاستنساخ، إلى إنتاج أعضاء خنازير معدلة وراثيًا، تم زرع قلوب الخنازير والكلى بنجاح في القردة والبابون، لكن مخاوف السلامة حالت دون استخدامها في البشر حتى الآن.
ثورة فعليةوفقا للشبكة المتحدة لمشاركة الأعضاء، التي تشرف على زراعة الأعضاء في الولايات المتحدة، كان هناك أكثر من 3800 عملية زرع قلب في عام 2021، وهو رقم قياسي. في حين ينتظر أكثر من 100 ألف شخص في الولايات المتحدة وحدها دورهم لإجراء عملية زرع أعضاء، ويموت أكثر من 6000 شخص كل عام قبل أن تتاح له فرصة الحصول على متبرع لزراعة الأعضاء.
وقد قال الدكتور بارتلي جريفيث، الجراح الذي قام بعملية زرع قلب الخنزير لديفيد بينيت: «كانت هذه عملية جراحية رائعة وتقربنا خطوة أخرى من حل أزمة نقص الأعضاء». «ببساطة لا يوجد ما يكفي من القلوب البشرية المانحة المتاحة لتلبية القائمة الطويلة من المرضى المحتاجين لزراعة قلب».وأضاف أن الأطباء المشاركين في عملية الزرع يتعاملون بحذر مع الموضوع، لكنهم متفائلون بارتفاع احتمالية إنقاذ حياة عدد أكبر من الناس.
نافذة
قادت أبحاث عالم أمريكي من أصل باكستاني يدعى الدكتور محيي الدين إلى نجاح تلك العملية الاستثنائية وفق مقطع مصور نشرته الجامعة.


















